CASO CLÍNICO
Neuritis óptica bilateral y COVID-19: caso clínico
Eden Belmont-Wasserlauf, Agustín Ignacio Fernández, Mariana Jurado, Gabriela Armas, Jesica Florero
Servicio de Oftalmología, HIGA General San Martín, La Plata, Argentina.
Recibido: 24 de enero de 2022.
Aprobado: 5 de mayo de 2022.
Autor corresponsal
Dr. Eden Belmont-Wasserlauf
ebelmont95@gmail.com
Oftalmol Clin Exp (ISSNe 1851-2658)
2022; 15(2): e228-e233.
Resumen
Objetivo: Presentar el caso de un paciente con neuritis óptica bilateral seropositivo para SARS-CoV2.
Caso clínico: Paciente de sexo masculino de 36 años de edad que cursó enfermedad por COVID-19, presentó cuadro caracterizado por cefalea en región frontal acompañado de dolor a la movilización ocular y visión borrosa (primero en ojo izquierdo y luego en ojo derecho). Había sido inoculado con la primera dosis de la vacuna AstraZeneca/Oxford contra la enfermedad COVID-19, 22 días previos al inicio del cuadro. Su agudeza visual era de 8/10 en ambos ojos sin corrección, que no mejoraba con estenopeico. Al fondo de ojos se evidenció papilitis bilateral. La tomografía de coherencia óptica mostraba elevación de ambos discos ópticos. Ante este cuadro se decidió tratamiento endovenoso con corticoides con lo cual se obtuvo una buena evolución.
Conclusión: La neuritis óptica bilateral puede asociarse a la enfermedad producida virus SARS-CoV2 como se presentó en este caso.
Palabras clave: neuritis óptica, papilitis bilateral, COVID-19, SARS-CoV2, vacuna.
COVID-19 and bilateral optic neuritis: a case report
Abstract
Objective: To present a case report of a patient with bilateral optic neuritis, seropositive for SARS-CoV2.
Case report: A 36-year-old male patient who suffered from COVID-19 presented frontal lobe headache accompanied by pain with eye movements and blurring of vision (first in his left eye and then in his right eye), following the first dose of the AstraZeneca/Oxford vaccine against COVID-19, 22 days prior to the symptom onset.
Initially, the visual acuity test result was 8/10 in both eyes without any correction and showed no improvement whatsoever with the pinhole occluder. The fundus examination showed bilateral papillitis. The optical coherence tomography showed findings for bilateral optic disc elevation. Therefore, the patient was treated with endovenous corticosteroids, having a good evolution.
Conclusion: Bilateral optic neuritis can be related to the disease produced by the SARS-CoV2 virus, as was presented in this case.
Key words: optic neuritis, bilateral papillitis, COVID-19, SARS-CoV2, vaccine.
Neurite óptica bilateral e COVID-19: caso clínico
Resumo
Objetivo: Apresentar o caso de um paciente com neurite óptica bilateral soropositiva para SARS-CoV2.
Caso clínico: Paciente do sexo masculino, 36 anos, portador de COVID-19, apresentou quadro caracterizado por cefaleia na região frontal acompanhada de dor à movimentação ocular e visão turva (primeiro no olho esquerdo e depois no olho direito). Ele havia sido inoculado com a primeira dose da vacina AstraZeneca/Oxford contra a doença COVID-19, 22 dias antes do início dos sintomas. Sua acuidade visual era de 8/10 em ambos os olhos sem correção, que não melhorou com pinhole. Foi evidenciada papilite bilateral no fundo dos olhos. A tomografia de coerência óptica mostrou elevação de ambos os discos ópticos. Diante dessa situação, optou-se por tratamento endovenoso com corticoide, com o qual se obteve boa evolução.
Conclusão: A neurite óptica bilateral pode estar associada à doença produzida pelo vírus SARS-CoV2, conforme apresentado neste caso.
Palavras-chave: neurite óptica, papilite bilateral, COVID-19, SARS-CoV2, vacina.
Introducción
La neuritis óptica es una inflamación aguda del nervio óptico de instauración variable, frecuentemente unilateral (aunque puede ser bilateral) que cursa con disminución de la agudeza visual, asociando dolor ocular con los movimientos, discromatopsias con o sin papilitis1.
Es más frecuente en pacientes de sexo femenino entre 20 y 45 años y su etiología es variada, aunque se debe aclarar que un 20% de pacientes con esclerosis múltiple hace el debut de la enfermedad con un cuadro de neuritis óptica aislada2.
Existen presentaciones atípicas en donde la afectación es bilateral, la pérdida de agudeza visual es severa sin recuperación posterior, edad mayor a 50 años o menor a 12 años, sexo masculino, dolor severo, entre otras características, y dentro de este grupo se debe mencionar a las neuritis inducidas por anticuerpos antiglicoproteína del oligodendrocito asociada a la mielina (anti-MOG) y al trastorno de espectro de neuromielitis óptica (NSMOD)3.
Luego de la aparición del SARS-CoV-2, se reportaron casos de neuritis óptica aguda3-6, así como procesos similares por vacunación contra la enfermedad COVID-197.
El objetivo de este trabajo es poner en evidencia cómo dos causas comprobadas para el desarrollo de neuritis óptica —como son la enfermedad COVID-19 y su vacuna—actuaron para el desarrollo del caso clínico a describir3-5, 7.
Caso clínico
Paciente de 36 años de edad internado en nuestra Institución refirió que mientras cursaba la enfermedad por COVID-19 dos semanas previas a la consulta desarrolló un cuadro caracterizado por cefalea en región frontal, acompañado de dolor en la movilización ocular y que posterior a ello presentó visión borrosa (primero en el ojo izquierdo y luego en el derecho). Como antecedentes de relevancia, el paciente padecía de talasemia y había recibido, 22 días previos al desarrollo del cuadro, la primera dosis de la vacuna AstraZeneca/Oxford contra el COVID-19.
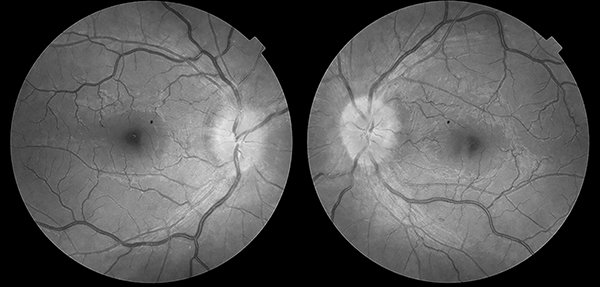
Al examen físico presentaba una AV de 8/10 SC en ambos ojos (AO), pupilas isocóricas y reactivas (PIR), movimientos oculares conservados e indoloros, test de Ishihara alterado en AO. Al fondo de ojo se evidenció papila rosada de bordes borrosos en AO, presencia de pliegues concéntricos a la papila (líneas de Paton), sin hemorragias o exudados a nivel de la misma, mácula conservada, retina periférica sin alteraciones (fig. 1).

Figura 1. Fondo de ojo: papila rosada de bordes borrosos, presencia de pliegues concéntricos a la papila (líneas de Paton), sin hemorragias o exudados. Mácula conservada.
Se solicitó tomografía computarizada y resonancia magnética de encéfalo donde se evidenció la inflamación del nervio óptico. El resto de las estructuras estaban conservadas. Se procedió a realizar estudios de laboratorio con serologías para HIV, sífilis, hepatitis B y C, punción lumbar, anticuerpos anti-MOG y antiacuaporina 4, arrojando resultados negativos. Además de ello se solicitó radiografía de tórax y reacción de Mantoux que resultaron normales.
Lal OCT evidenciaba el edema de ambas papilas (figs. 2 y 3) y el campo visual computarizado con un patrón de disminución de AV difuso.
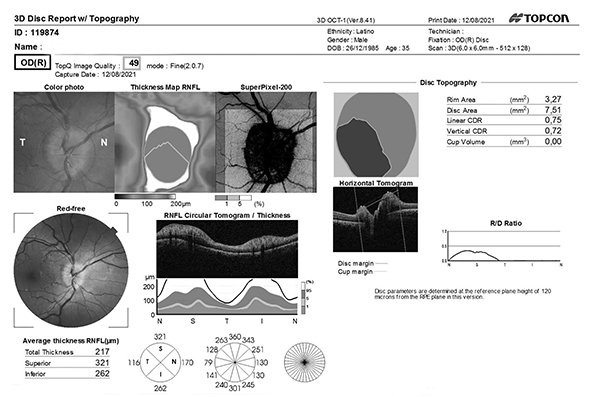
Figura 2. OCT de ojo derecho con elevación del disco óptico.
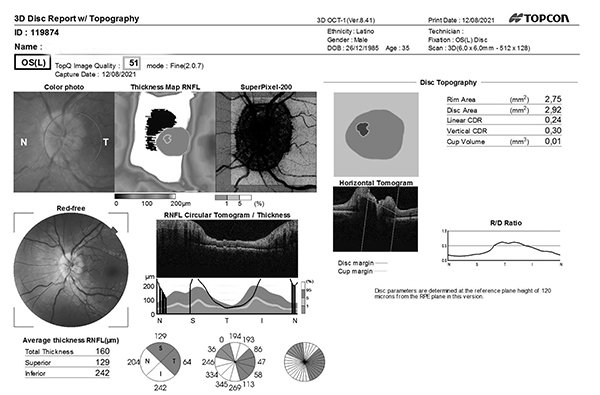
Figura 3. OCT de ojo izquierdo con elevación de disco óptico.
Ante este cuadro se decidió iniciar tratamiento endovenoso con metilprednisolona 1 gr/día. A las 48 horas se realizó la reevaluación, evidenciando una AV OD: 9/10 SC, OI: 10/10 SC, test de Ishihara: apto en AO y disminución de edema en ambos nervios ópticos.
Ante la evidente mejoría que presentó el paciente, fue dado de alta y se continuó en tratamiento con prednisolona 60 mg/día con pautas de descenso. Se citó a control a los 15 días del alta donde la AV fue 10/10 SC en AO, PIR, test de visión cromática apto, la campimetría era normal y la inflamación de la papila había disminuido considerablemente. Se reevaluó al mes, donde se constató la desaparición de la papilitis en AO (fig. 4). La OCT también se encontraba en parámetros normales (fig. 5).
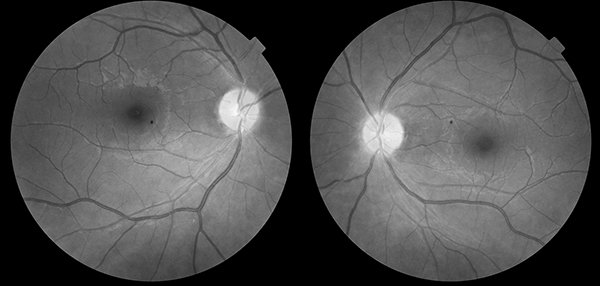
Figura 4. Reversión de la inflamación. Fondo de ojo a los 30 días de instaurado el tratamiento.
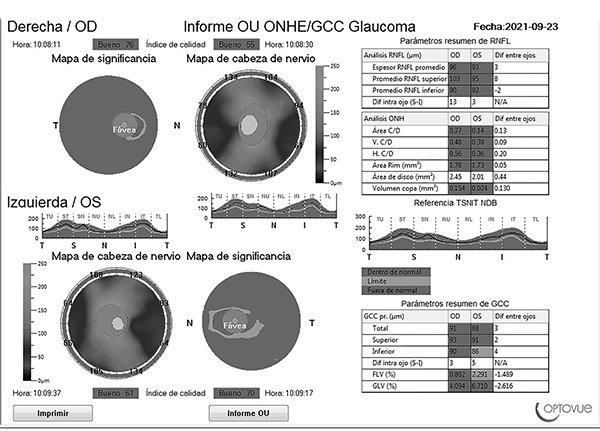
Figura 5. OCT de ambos ojos al mes de instaurado el tratamiento: discos ópticos dentro de los parámetros normales.
Discusión
La presentación atípica de las neuritis ópticas da lugar a muchos diagnósticos diferenciales que fueron tenidos en cuenta en este caso. En primer término se sospechó de esclerosis múltiple como causa estadísticamente más frecuente, pero a su vez fueron descartados otros diagnósticos diferenciales como hipertensión endocraneal, neuromielitis óptica (enfermedad de Devic), sarcoidosis, tuberculosis y por último las neuritis ópticas atípicas anti-MOG (+), que fueron descriptas en otros estudios3-5. En este caso, al resultar negativas todas las pruebas realizadas para tales patologías, surgió la sospecha de neuritis óptica relacionada con la infección viral por SARS-CoV 2 o por la vacuna recibida por el paciente.
Se ha descripto que una cascada inflamatoria mediada por linfocitos T activados originaría el surgimiento de citoquinas inflamatorias que provocarían la desmielinización aguda del nervio óptico6. Aquí el estímulo que desencadenó la cascada inflamatoria fue la enfermedad por COVID-19 o su vacuna.
En nuestra opinión, la causa etiológica más probable pudo haber sido la enfermedad por COVID-19 más que por su vacuna, debido a la secuencia cronológica en la que se dieron los hechos y teniendo en cuenta casos similares presentados por otros colegas.
La respuesta al tratamiento con metilprednisolona 1 gr/día endovenoso seguido de prednisolona vía oral en pautas de descenso fue favorable tanto en nuestro trabajo como en los descriptos por otros autores3-5, por lo que recomendamos este esquema terapéutico en este tipo de casos.
Conclusión
Los casos de neuritis óptica bilateral son cuadros atípicos; a esto se le suma su relación con el SARS-CoV-2. Queda por dilucidar si es que realmente se trató de una neuritis óptica ocasionada por la inmunización contra el virus o si la provocó el propio agente ya que no se dispone hasta el momento de un estudio que brinde un diagnóstico de certeza.
Para concluir, se describió un caso de neuritis óptica atípica en un paciente que cursaba la enfermedad por COVID-19 con reciente inoculación de vacuna contra el virus SARS-CoV2. Respondió de manera favorable al tratamiento instaurado. Se insta a otros colegas a sospechar de estas etiologías en presencia a casos similares.
Referencias